Nadelstichverletzung
Hinweise zu speziellen Erregern
(Auszug Einsenderhinweise gezielte Anforderung einzelner Erreger)
Humanes Immundefizienzvirus (HIV)
Humanes Immundefizienzvirus Typ 1 und 2 (HIV-1/-2)
Verfahren | Antikörper-/Antigennachweis Nachweis von RNA |
Indikation |
|
Material | Serologie
PCR
|
Methode |
|
Lauris- | Serologie Hepatitis/HIV Serologie → HIV 1/2 Ak + p24 Ag (Suchtest) PCR PCR Viren → HIV RNA-Nachweis (qualitativ/quantitativ) |
Weiterführende Informationen | Hygienemerkblatt der UMR Nadelstichverletzung Folgende Parameter gehören zur Routinediagnostik: Indexpatient
Verletzter (betroffener Mitarbeiter)
HIV-Genotypisierung sowie genotypische Resistenztestung bei Erstnachweisen können nach Anforderung in einem Fremdlabor erfolgen. |
Stand: Januar 2021
Humanes Immundefizienzvirus Typ 1 und 2 (HIV-1/-2)
Hepatitis B-Viren (HBV)
Hepatitis B- und D-Viren
Verfahren | Antikörpernachweis Nachweis von Nukleinsäure |
Indikation |
|
Material | Serologie/PCR
|
Methode |
|
Lauris- | Serologie
PCR
|
Weiterführende Informationen | Hygienemerkblatt der UMR Nadelstichverletzung Folgende Parameter gehören zur Routinediagnostik: Indexpatient
Verletzter (betroffener Mitarbeiter)
Das Hepatitis-D-Virus wird nur bei Menschen mit aktiver HBV-Infektion nachgewiesen. Eine Abklärung des HDV-Trägerstatus wird, zumindest einmal initial, bei allen Patienten mit einer nachgewiesenen Hepatitis B empfohlen. Eine HBV-Genotypisierung bei Erstnachweisen, eine genotypische Resistenztestung sowie die Bestimmung der Hepatitis-D-RNA erfolgen nach Versand in ein Fremdlabor. |
Stand: Januar 2021
Hepatitis B- und D-Viren
Hepatitis C-Virus (HCV)
Hepatitis C-Virus
Verfahren | Antikörpernachweis Nachweis von RNA |
Indikation |
|
Material | Serologie/PCR
|
Methode |
|
Lauris- | Serologie
PCR
|
Weiterführende Informationen | Hygienemerkblatt der UMR Nadelstichverletzung Folgende Parameter gehören zur Routinediagnostik: Indexpatient
Verletzter (betroffener Mitarbeiter)
Für die Beurteilung einer Infektiosität ist die molekularbiologische Bestimmung der Viruslast erforderlich. Die HCV-Genotypisierung erfolgt nach Versand in ein Fremdlabor. |
Stand: Januar 2021
Hepatitis C-Virus
Zeitliches Bearbeitungsschema Nadelstichverletzung
(Auszug zeitliches Bearbeitungsschema IMIKRO )
| Erreger | Nachweisart | Geeignete Materialien | Mo. | Di. | Mi. | Do. | Fr. | Sa. | So. |
|---|---|---|---|---|---|---|---|---|---|
| Indexpatient (HIV, HBV, HCV) | AG/AK | Serum | x | x | x | x | x | x3 | x3 |
| Verletzter Mitarbeiter (HIV, HBV, HCV) | AG/AK | Serum | x | x | x | x | x | x3 | x3 |
Stand: März 2021
Legende
Erklärung Symbole Wochentage
Symbol | Erklärung |
|---|---|
x | Bearbeitung der Materialien bei Probeneingang bis 18:00 Uhr |
x1 | Bearbeitung der Materialien bei Probeneingang bis 10:30 Uhr |
x2 | sofortige Bearbeitung nur bei Augenabstrichen (Keratokonjunktivitis epidemica), sonst am Folgetag |
x3 | sofortige Bearbeitung der HIV-Serologie im Rahmen von Nadelstichverletzungen (NSV) |
Geeignete Materialien
Abkürzungen | Erklärung |
|---|---|
A.-Abstr. | Analabstriche |
Abstr. | Abstriche |
AWM | Atemwegsmaterialien |
BAL | Bronchioalveoläre Lavage |
EDTA-Bl. | EDTA-Blut |
Gew. | Gewebe |
Li. | Liquor |
Nagelgesch. | Nagelgeschabsel |
Pkt. | Punktate |
Ser. | Serum |
Stu. | Stuhl |
Ur. | Urin |
Mögliche Materialien
Atemwege (AWM)
- Brochialsekret
- Brocheoalveoläre Lavage (BAL)
- Mundspülwasser
- Pleurapunktat
- Sputum
- Tracealsekret
- sonstige Atemwegssekrete
Auge
- Abstrich
- Glaskörperpunktat
- Vorderkammerpunktat
- sonstige Materialien
Medizinprodukte/Fremdkörper
- Drainage
- Drainspitze
- Katheterspitze
- Stent
- sonstige Materialien
Haut/Hautanhang
- Abstrich
- Haut
- Haare
- Hautgeschabsel
- Nagelgeschabsel
- Wundabstrich
- sonstige Materialien
Herz/Kreislauf
- Blutkultur (peripher)
- Blutkultur (zentral)
- EDTA-Blut
- Herzklappe
- Knochenmark
- Serum
- sonstige Materialien
Hals-Nasen-Ohren (HNO)
- Abstrich Mundhöhle
- Mundspülwasser
- Nasenabstrich
- Nasennebenhöhlenabstrich
- Ohrabstrich
- Rachenabstrich
- Tonsillenabstrich
- sonstige Materialien
Gastrointestinaltrakt
- Anus praeter-Sekret
- Aszitespunktat
- Duodenalsaft
- Galle
- Intraabdominalabstrich
- Magenbioptat
- Schleimhaut-PE
- Stuhlprobe
- sonstige Materialien
Knochen/Gelenke
- Bioptat/Gewebe
- Gelenkspunktat
- Knochenpunktat
- Tiefer Abstrich
- Wirbelsäule
- sonstige Materialien
Urogenitaltrakt
- Blasenpunktionsurin
- Dauerkatheterurin
- Einmalkatheterurin
- Erststrahlurin
- Klebebeutelurin
- Mittelstrahlurin
- Fistelurin
- PCN-Urin
- Anusabstrich
- Rektumabstrich
- Cavum uteri Abstrich
- Cervixabstrich
- Ejakulat
- Glas Penis Abstrich
- Urethraabstrich
- sonstige Materialien
Zentrales Nervensystem (ZNS)
- Bioptat/Gewebe
- Liquor
- Liquor in BK-Medium
- sonstige Materialien
"Sonstige Materialien" bitte nur nach Rücksprache mit den verantwortlichen akademischen Mitarbeitern annehmen bzw. zur Einsendung zulassen.
Nachweisart
Kürzel |
|
|---|---|
AG | Antigennachweis |
AK | Antikörpernachweis |
Kultur | Kulturnachweis |
PCR | Polymerasekettenreaktion |
Seq | Sequenz |
Hinweis Versand
In obiger Liste nicht aufgeführte Untersuchungsgänge können nach telefonischer Absprache an ausführende Laboratorien verschickt werden.
Hygienemerkblätter
(Auszug Hygienemerkblätter der UMR)
HIV/AIDS
HIV/AIDS
Meldepflicht
Erreger nicht namentlich durch Labor zu melden (laut IfSG § 7)
Erreger
Humanes Immundefizienz Virus
Infektiöses Material
- Körperflüssigkeiten,
- insbesondere Blut;
- Sekrete,
- insbesondere Sperma,
- Vaginalsekret,
- Muttermilch;
- jegliches Gewebe
Übertragungsweg
- Stich- und Schnittverletzungen,
- Schleimhautkontakt,
- Aerosole bei Verletzung des Patienten im Respirationstrakt
(z. B. zahnärztliche Behandlung!)
Inkubationszeit
- Monate bis Jahre
Dauer der Infektiosität
- lebenslang
Diagnostik (zum Erstnachweis bzw. Verlauf)
- Serum auf Antikörper/Antigene,
- ggf. EDTA-Blut für die PCR in die Virologie
- Keine Verlaufsdiagnostik aus rein hygienischer Indikation erforderlich!
Hygienemaßnahmen/Schutzmaßnahmen
Isolierung
Zum Schutz der Umgebung nur erforderlich:
- bei schwer lenkbaren und inkontinenten Patienten;
- bei unkontrollierten Blutungen;
- bei profusen Durchfällen;
- beim Auftreten von unklaren Sekundärinfektionen
Zum Schutz des Patienten eventuell erforderlich:
- zum Schutz des an AIDS klinisch manifest erkrankten Patienten
Ansonsten ist die Unterbringung in einem Einzelzimmer nicht erforderlich!
Eine eigene Toilette/Toilettenstuhl ist nicht notwendig.
Entisolierung
Wenn Isolierung aus den angeführten Punkten erforderlich ist, dann Entisolierung nach Rücksprache mit der Krankenhaushygiene.
Kontaktpatienten
Es besteht keine Gefährdung für Mitpatienten
(wenn Indexpatient kooperativ, siehe Isolierung).
Besucher
Standardhygiene ist ausreichend.
Es gelten daher keine weiteren Einschränkungen für Besucher, Studierende und Mitarbeiter anderer Bereiche.
Ambulanter Bereich
Standardhygiene ist ausreichend.
Händedesinfektion
Händedesinfektion gemäß Basishygieneordnung.
Alle im Hause verfügbaren Händedesinfektionsmittel sind geeignet.
Einwirkzeit beachten!
Einmalhandschuhe
Erforderlich bei Kontakt mit erregerhaltigem Material, Körperflüssigkeiten oder Ausscheidungen.
Nach dem Ablegen hygienische Händedesinfektion!
Schutzkittel
Erforderlich, wenn mit Verspritzen von kontaminiertem Material gerechnet werden muss.
Mund-Nasen-Schutz/Schutzbrille
Erforderlich, wenn mit Aerosolbildung oder Verspritzen von Blut, Körperflüssigkeiten oder Ausscheidungen zu rechnen ist (z. B. Intubation, Absaugung, etc.).
Wäscheentsorgung
Entsorgung im fest verschlossenen Wäschesack.
Geschirr
Geschirrspülautomat, Betriebstemperatur > 60 °C.
Sofern vorhanden, chemisch-thermische Desinfektion mit Gewerbegeschirrspüler.
Pflege-/Behandlungs- und Untersuchungsgeräte und -Hilfsmittel (Medizinprodukte)
Nach Gebrauch desinfizierend reinigen bzw. Aufbereitung nach Herstellerangaben bzw. verwerfen.
Abfallentsorgung
Normale Entsorgung (‘‘Krankenhausspezifische Abfälle‘‘ – AS 180104/180101/Abfallgruppe B);
Fäzes und Urin in die Kanalisation
Flächendesinfektion
Desinfektion nach Kontamination, bei Entlassung bzw. routinemäßig laut Basishygieneordnung (siehe BHO/Desinfektion).
Desinfektionsmittel laut Desinfektionsplan
Patiententransfer
Beim Transport sind keine Besonderheiten zu beachten.
Standardhygiene ist ausreichend.
Besonderheiten im OP
Es ist nicht notwendig, infektiöse Patienten am Ende des Programms zu behandeln.
Neben der allgemeinen Standardhygiene im OP oder der Funktionsabteilung ist das Tragen von doppelten Handschuhen sowie Gesichtsschutz (Augenschutz) sinnvoll.
Besonderheiten für das Personal
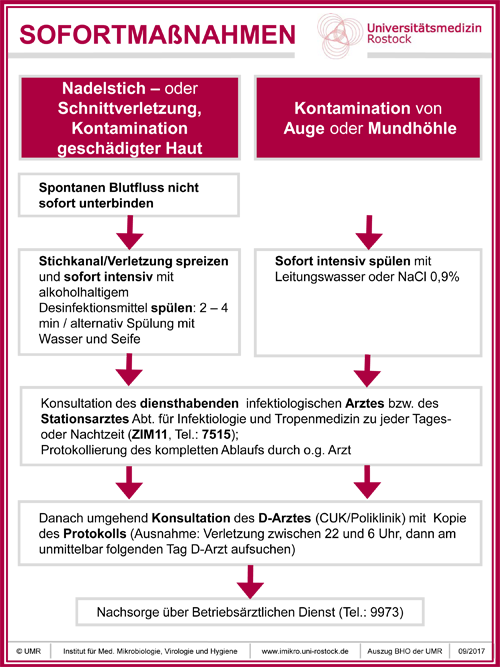
Siehe auch BHO/Sofortmaßnahmen nach Nadelstich- oder Schnittverletzung, Kontamination von geschädigter Haut, Auge oder Mundhöhle
Konsultation zu jeder Tages- oder Nachtzeit des diensthabenden Arztes bzw. des Stationsarztes der Abteilung für Infektiologie und Tropenmedizin (ZIM11)
Schwangere Mitarbeiterinnen
Kontakt mit dem Patienten ist erlaubt.
Invasive Maßnahmen dürfen nicht durchgeführt werden.
Stand: August 2020
HIV/AIDS
- HIV.pdf[22 KB]
Hepatitis B/C/D
Hepatitis B/C/D
Meldepflicht
Verdacht, Nachweis, Erkrankung, Tod namentlich zu melden an:
Gesundheitsamt
Abteilung Infektionsschutz
Paulstraße 22
18055 Rostock
0381 381 9552
- Pflichtformular laut Infektionsschutzgesetz § 6 (1)
- Formulare sind hier bzw. im SAP abrufbar
- Meldepflichtig ist der feststellende Arzt
Darüber hinaus ist der direkte oder indirekte Nachweis durch den Leiter des diagnostizierenden Labor namentlich zu melden:
- für HBV und HDV im Fall des Hinweises auf eine akute Infektion;
- für HCV für alle Nachweise, sofern nicht bekannt ist, dass eine chronische Infektion vorliegt (§ 7 (1) IfSG)
Erreger
Hepatitis B-Virus
Hepatitis C-Virus
Hepatitis D-Virus (nur in Verbindung mit Hepatitis B-Virus-Infektion)
Infektiöses Material
Körperflüssigkeiten,
- insbesondere Blut;
- Sperma,
- Vaginalsekret
Übertragungsweg
- Stich- und Schnittverletzungen,
- sonstige ggf. auch kleine Verletzungen,
- Schleimhautkontakt,
- Aerosole bei Verletzung des Patienten im Respirationstrakt (z. B. zahnärztliche Behandlung!)
Inkubationszeit
HBV
40-200 Tage
(im Durchschnitt 60-90 Tage)
HCV
2-24 Wochen
(im Durchschnitt 6-9 Wochen)
Dauer der Infektiosität
HBV
Bei ca. 80 % der Betroffenen wegen spontaner Ausheilung
- < ½ Jahr
Bei den restlichen 20 % ohne eine spezifische Behandlung sowie bei der überwiegenden Mehrzahl von HCV-Infizierten ohne eine spezifische Behandlung:
- langfristig
(d. h. im Bereich von Jahren, wenn nicht lebenslang)
Für HDV-Infizierte bestimmt die aktive HBV-Infektion die Infektiosität.
Für HBV- und HCV-Infizierte gilt:
Die Infektiosität sinkt unter einer spezifischen Therapie innerhalb weniger Wochen in der Regel unter die Gefahrengrenze.
Gegen HBV geimpfte Mitarbeiter und Kontaktpatienten sind in der Regel gegen die HBV-Infektion geschützt (ggf. Impftiter rasch bestimmen lassen).
Diagnostik (zum Erstnachweis bzw. Verlauf)
Serum auf Antikörper und Antigene,
Ggf. EDTA-Blut für die PCR in die Virologie
Viruslast mittels PCR (Virologie) zur Bestimmung der Infektiosität
Hygienemaßnahmen/Schutzmaßnahmen
Isolierung/Entisolierung
In der Regel nicht erforderlich
Ausnahme: Blutender Patient, unkontrollierbar aggressiver bzw. verwirrter Patient;
Eine eigene Toilette/Toilettenstuhl ist in der Regel nicht notwendig.
Ausnahme: Unbehandelter, schwer lenkbarer HBV-Patient mit unkontrollierbaren Blutungen (z. B. bei Fissuren, Hämorrhiden, Menses).
Kontaktpatienten
Von Indexpatienten mit geringer HBV-Viruslast bzw. unter laufender anti-HBV-Therapie sowie von HCV-Patienten geht in der Regel keine Gefahr für Mitpatienten aus.
Ferner sind gegen HBV geimpfte Kontaktpatienten nicht gefährdet.
Besucher
Standardhygiene ist ausreichend.
Es gelten daher keine weiteren Einschränkungen für Besucher, Studierende und Mitarbeiter anderer Bereiche.
Ambulanter Bereich/Aufwachraum
Standardhygiene ist ausreichend.
Händedesinfektion
Händedesinfektion gemäß Basishygieneordnung.
Alle im Hause verfügbaren Händedesinfektionsmittel sind geeignet.
Einwirkzeit beachten!
Einmalhandschuhe
Erforderlich bei Kontakt mit erregerhaltigem Material, Körperflüssigkeiten oder Ausscheidungen.
Nach dem Ablegen hygienische Händedesinfektion!
Schutzkittel
Erforderlich, wenn mit Verspritzen von kontaminiertem Material gerechnet werden muss.
Mund-Nasen-Schutz/Schutzbrille
Erforderlich, wenn mit Aerosolbildung oder Verspritzen von Blut, Körperflüssigkeiten oder Ausscheidungen zu rechnen ist (z. B. Intubation, Absaugung, etc.).
Wäscheentsorgung
Entsorgung im fest verschlossenen Wäschesack.
Geschirr
Geschirrspülautomat, Betriebstemperatur > 60°C
Sofern vorhanden, chemisch-thermische Desinfektion mit Gewerbegeschirrspüler
Pflege-/Behandlungs- und Untersuchungsgeräte und-Hilfsmittel (Medizinprodukte)
Nach Gebrauch desinfizierend reinigen bzw. Aufbereitung nach Herstellerangaben bzw. verwerfen.
Abfallentsorgung
Normale Entsorgung (‘‘Krankenhausspezifische Abfälle‘‘- AS180104/180101/Abfallgruppe B);
Fäzes und Urin in die Kanalisation
Flächendesinfektion
Desinfektion nach Kontamination, bei Entlassung bzw. routinemäßig laut Basishygieneordnung
(siehe BHO/Desinfektion).
Desinfektionsmittel laut Desinfektionsplan
Patiententransfer
Beim Transport sind keine Besonderheiten zu beachten.
Standardhygiene ist ausreichend.
Besonderheiten im OP
Neben der allgemeinen Standardhygiene im OP oder der Funktionsabteilung ist das Tragen von doppelten Handschuhen sowie Gesichtsschutz (Augenschutz) sinnvoll.
Besonderheiten für das Personal
Nicht-immunes Personal
(mit Patientenkontakt, Labor- und Entsorgungspersonal sowie Reinigungspersonal) muss sich einer Impfung unterziehen (ArbSchG!), ansonsten ist eine Beschäftigung mit Expositionsrisiko nicht möglich.
Simultanimmunisierung nur bei HBV-Exposition:
ist bei nicht-immunem Personal postexpositionell umgehend zu veranlassen.
Bei Rückfragen Information durch den Betriebsärztlichen Dienst!
Schwangere Mitarbeiterinnen
Kontakt mit dem Patienten ist unter strikter Einhaltung der Standardhygieneregeln erlaubt.
Invasive Maßnahmen dürfen nicht durchgeführt werden.
Stand: August 2020
Hepatitis B/C/D
- HBV.pdf[25 KB]
Inhaltsverzeichnis
Probenahmegefäße/Primärgefäße
- BACTEC Lytic/10 Anaerobic/F
- BACTEC Peds Plus/F
- BACTEC Plus Aerobic/F
- Coagulationsmonovette 2,9 ml
- EDTA-Monovette 7,5 ml
- EDTA-Monovette 2,6 ml
- eSwab™ - regular
- eSwab™ - minitip
- Mehrzweckbecher-100ml
- Portagerm Pylori
- Röhrchen-5ml-steril-ZWboden
- Röhrchen-12ml-steril
- Röhrchen-50ml-steril
- Serummonovette 7,5 ml
- Sputumgefäß-16ml
- Stuhlgefäß-10ml
- Urinmonovette-8,5 ml-steril
- Urinröhrchen-13 ml
- UTM™ - RT mini
Gefäße/Anwendung/Eignung
- Antigennachweis
- Bakteriologie
- Blutkultur
- Chlamydien
- Citratblut
- EDTA-Blut
- Helicobacter pylori
- Kultur
- Liquor
- Magenbiopsien
- Material fest/flüssig
- MRSA
- Mundspülwasser
- Mykologie
- Mykoplasmen
- Nasenabstrich
- Pädiatrie
- PCR
- Rachenabstrich
- Serumgewinnung
- Sputum
- Stuhl
- TB-Diagnostik
- Ureaplasmen
- Urin
- Urogenitalabstriche
- Venenblut
- Virologische Diagnostik
- Wundabstrich